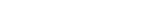GMAのこれまでとこれから:GMAのクリニカルパール探求

アダカラムインタビュー記事シリーズ
GMA 20年をこえる臨床知見からの提言
全国の先生方より、消化器および皮膚領域における最新の診療状況を踏まえた上で、様々な視点から顆粒球吸着療法(GMA)の日常診療における活用方法や工夫、メリットや課題についてお話いただきます。
IBD:炎症性腸疾患、UC:潰瘍性大腸炎、CD:クローン病、PP:膿疱性乾癬、PsA:乾癬性関節炎(関節症性乾癬)
※先生のご所属先および役職、治療指針等は掲載時点の情報です
伊勢崎市民病院におけるIBD診療の推移と傾向
当院は、群馬県における炎症性腸疾患(IBD)診療の基幹施設の一つとして、ピーク時には年間360例のIBD患者の診療を行っていました。近年、地域医療連携が進み、安定した状態にある潰瘍性大腸炎(UC)患者を中心として、紹介元の医療機関へ逆紹介していることから、2021年9月にはUC患者約230例、クローン病(CD)患者約100例と若干減少し、難治例や重症例に集中できる体制へと移行しつつあります。
我々は勉強会や研究会を積極的に開催し、地域医療連携の推進に注力しています。その際、具体的に当院への紹介が望まれるタイミングについて提示しており、UCであれば、診断疑い例となる血便や粘血便、大腸内視鏡所見などを認めた場合に加え、治療介入後はステロイド抵抗/依存例はもとより、5-アミノサリチル酸(5-ASA)製剤やステロイド局所製剤で改善が得られない時点での紹介をお願いしています。CDの場合は、下痢や体重減少、大腸内視鏡所見などによる診断疑い例に加え、小腸病変の評価が必要となる際も紹介いただいています。
一方、寛解期のIBD患者は、紹介元や地域のクリニックへの逆紹介を行っています。対象は、寛解導入後1年以上、当院に定期通院されており、直近の内視鏡検査により粘膜治癒を認め、なおかつ5-ASA製剤のみ(CDでは栄養療法含む)でコントロールを得られている場合が中心となります。免疫調節薬(IM)による維持療法患者も、検討の上で逆紹介を行う場合もありますが、感染症などへの注意が求められる生物学的製剤(Bio)による維持療法の場合、当院で継続して経過をみているのが実情です。
IMは寛解維持期において重要な薬剤ですが、副作用のため内服継続が困難なIM不耐例では、治療に難渋する場合があります。IMの不耐について、当院のUC患者83例における検討では、24.1%においてアザチオプリン(AZA)の不耐が認められ1)、従来の海外の報告(25.9%)とほぼ同様の結果でした2)。このAZA不耐例において、6-メルカプトプリン(6-MP)へ変更し継続可能となった場合を除く17例中12例(70.6%)でBioを導入することなく、5-ASA製剤または整腸剤で寛解が維持されました【図1】。個々の患者における検討は必要ですが、IM不耐例において早急なBio導入が必ずしも求められない可能性が示唆されたものと考えます。
高齢UC患者に対する手術例の特徴と新たなアプローチ
近年、全国的な傾向と同様に当院でも高齢UC患者が増加傾向にあり、診療にあたっては易感染性や併存症、ポリファーマシーなどに対する注意が必要となります。また高齢者では、全身の予備能が低下していることから、特に手術介入後の経過が異なる可能性も考えられます。そこで、当院を含む8施設(群馬GIリサーチグループ)による多施設共同後ろ向き研究を行い、高齢UC患者における手術例の特徴について調査を行いました3)。
その結果、術後30日以内もしくは入院時における肺炎や縫合不全などの短期合併症は、高齢者群 0%(0/14例)、非高齢者群 18.5%(5/27例)と、当初の予想とは異なる発現率でした。高齢者群において術後の短期合併症が少なかった背景として、人工肛門造設を伴う術式の選択率の高かったことが推察されますが、高齢者においても安全に手術の実施が可能である点が示されたのではないかと捉えています。
潰瘍性大腸炎関連腫瘍(UCAN)に対しては、通常、大腸全摘術が適応となりますが、高齢者では、全身の予備能や併存疾患、QOL低下などを考慮した上で術式を検討する必要があります。当院では、3回の腹部手術歴を有する80歳代の高齢UCAN患者に対して、治療選択に苦慮し、十分なインフォームドコンセントのもとに内視鏡的粘膜下層剥離術(ESD)を選択した経験があります。病理診断は深部断端陽性であり、追加手術を行うかどうか、手術する場合はどの術式とするか、再び十分な検討と話し合いを経て、S状結腸切除術を行いました4)。このように高齢者に発症したUCANでは個々の患者の状態をふまえたうえで治療法を選択する必要があると考えています。
UC治療における近年の傾向と今後のGMAの展望
近年、分子標的薬の相次ぐ登場により、ステロイド抵抗/依存例といった難治例に対する治療選択肢は増加しましたが、特にUC治療において、既存治療である5-ASAやステロイドの意義に大きな変化はありません。UC難治例に対しては、選択肢が多いだけに共同意思決定(SDM)の過程が重要となり、各薬剤や顆粒球吸着療法(GMA)の特徴について十分な説明を行っています。
GMAが候補となるUC患者として、薬物療法だけでは効果不十分であるが、治療を少し強化することで寛解が期待できる場合が挙げられます。すなわちGMAは、治療強化を図りたい際の「もう一押し」に寄与する選択肢の一つと私は考えます。また、寛解導入後のステロイド減量時に再燃の兆候を捉えた際にもGMAは候補になるのではないでしょうか。
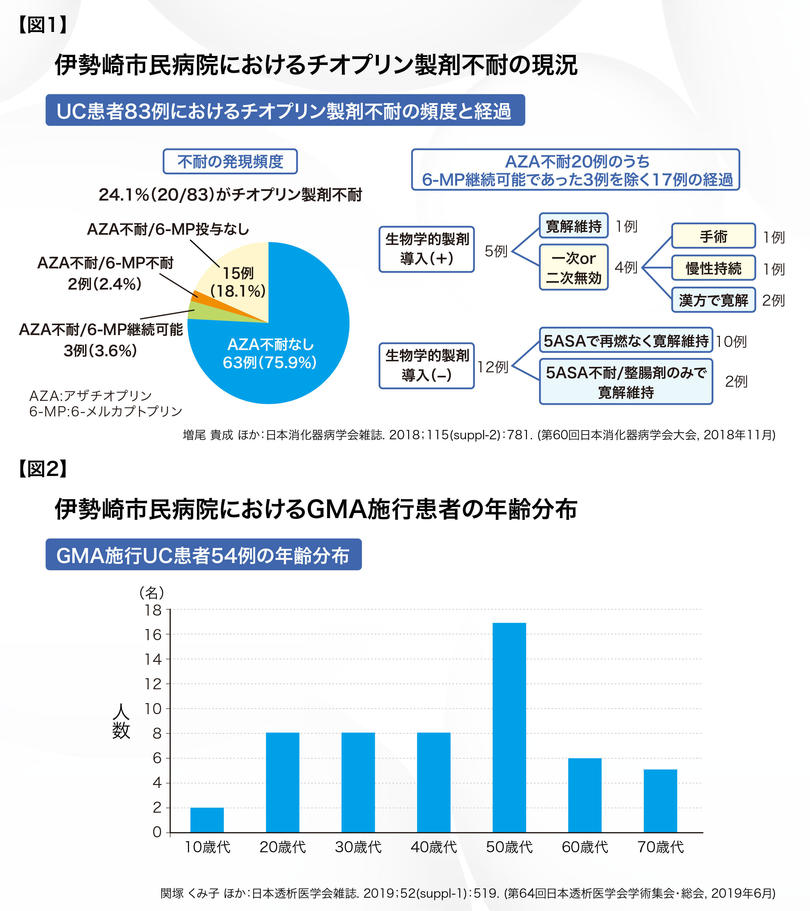
近年増加している高齢UC患者に対しても、GMAは治療選択肢の一つとして期待されますが5)、実際に当院におけるUC患者54例に対するGMAの年齢分布を見ると6)、50歳代が目立つものの、幅広い年代のUC患者に対して施行されていました【図2】。
また、GMAは非薬物療法であり、血中薬物濃度を考慮する必要がないため、GMAの継続や中止による他のIBD治療への影響が少ないことが期待されます。このためチオプリン製剤の効果発現までの期間に加え、Bio導入時における感染症のスクリーニングや癌の精密検査時の結果判明までの期間において、GMAはIBD治療を補うための「橋渡し的な役割」も考えられるのではないでしょうか。このように、他のIBD治療への影響を考慮すると、前述の地域医療連携において、GMAは専門施設へ紹介する前に試みることが可能な選択肢の一つと私は考えます。
2022年、GMAはUC寛解維持療法として保険適用されました。これまで、GMAによる寛解導入後の再燃時に、再びGMAを希望されるUC患者が一定頻度で見受けられましたが、今後のSDMにおいて、再燃の前にGMAによる寛解維持療法を提示できることの意義は大きいものと期待しています。
1) 増尾 貴成 ほか:日本消化器病学会雑誌. 2018;115(suppl-2):781. (第60回日本消化器病学会大会, 2018年11月)
2) Gearry, R.B. et al.:Pharmacoepidemiol Drug Saf. 2004;13(8):563-567.
3) 増尾 貴成 ほか:日本消化器病学会雑誌. 2019;116(suppl-2):A774. (第61回日本消化器病学会大会, 2019年11月)
4) Masuo, T. et al.:Dig Liver Dis. 2020;52(7):782-783.
5) Motoya, S. et al.:BMC Gastroenterol. 2019;19(1):196.
6) 関塚 くみ子 ほか:日本透析医学会雑誌. 2019;52(suppl-1):519. (第64回日本透析医学会学術集会・総会, 2019年6月)