GMAのこれまでとこれから:GMAのクリニカルパール探求

アダカラムインタビュー記事シリーズ
GMA 20年をこえる臨床知見からの提言
全国の先生方より、消化器および皮膚領域における最新の診療状況を踏まえた上で、様々な視点から顆粒球吸着療法(GMA)の日常診療における活用方法や工夫、メリットや課題についてお話いただきます。
IBD:炎症性腸疾患、UC:潰瘍性大腸炎、CD:クローン病、PP:膿疱性乾癬、PsA:乾癬性関節炎(関節症性乾癬)
※先生のご所属先および役職、治療指針等は掲載時点の情報です
帯広厚生病院におけるIBD診療の実際
帯広厚生病院は、十勝地域における中核病院であり、潰瘍性大腸炎(UC)約240例、クローン病(CD)約100例の診療を行っている。消化器内科では、生物学的製剤(Bio)をはじめとした新薬の治験に積極的に取り組み、それらの経験に基づき多様な選択肢を適切に使用することを重視しIBD診療に臨んでいる。
IBD治療選択肢の多様化により治療成績の向上がもたらされた一方で、Bioによるparadoxical reactionとしての皮膚症状や薬剤性ループスを疑う関節炎1)など、消化器以外の器官に対しても注意が必要となっている。この点について、柳澤先生は以下のように述べられた。
『IBDでは、皮膚や関節、眼2)などにあらわれる腸管外病変を一定頻度で合併し、さらに薬剤起因性の皮膚症状や関節症状も決して珍しくないため、全身の観察が強く求められます。したがって、IBD患者が感じた異変を軽視せず、何らかの兆候と捉えて対応することが、IBD診療において重要と考えます。特に、IBD治療では免疫を抑制する治療が多いため、感染症への注意が必要となります。ただし、現在のCOVID-19流行下において、IBD治療による免疫力低下を必要以上に危惧するIBD患者も散見されるため、感染症に十分注意しながら炎症をコントロールすることの重要性について、各学会の指針などを用いて説明し、患者が抱える不安の軽減を図っています。』
UC治療における薬物療法の効果と課題
近年のUC治療では様々な免疫統御療法が登場しているが、5-ASA製剤の最適化やステロイドの適正使用など基本治療の重要性が増している。このような状況下でのUC治療について、柳澤先生は以下のように述べられた。
『Bio単剤では寛解導入率や粘膜治癒率に限界があり、既存の薬剤療法や非薬物療法を組み合わせて、個々の患者に最適化したUC治療の提供が求められています。その上で、UC治療は治療指針に則って進めることが基本であり、5-ASA製剤から開始してステップアップしていくことが重要と考えます。そして、5-ASA製剤やステロイドによる基本治療で再燃を繰り返すコントロール困難な難治例に対して、Bioの意義はきわめて大きいものと捉えています。』
続けて、帯広厚生病院での実情については、以下のように解説された。
『当院の集計では、UC治療における5-ASA製剤不耐例が2012年は1.6%であったのに対し3)、2019年には3.1%に増加していました4)。5-ASA製剤不耐例に対しては、免疫調節薬をはじめとした作用機序が異なる治療の選択肢が有効と考えます。ただし、寛解維持の基本薬が使用不可な状況下において、薬物療法は薬剤起因性の皮膚症状あるいは関節症状、感染症への注意が必要となり、安全性や薬物相互作用を考慮すると、非薬物療法である顆粒球吸着療法(GMA)は重要な役割を担うと考えています。』
UC治療におけるGMAの位置付けと役割
GMAを活用したUCに対する治療戦略について、柳澤先生は以下のように述べられた。
『GMAはステロイド依存例や抵抗例への適用が基本とされていますが、個々の患者の病勢に応じて、ステロイド投与前であってもGMAを選択する場合があります。私たちの検討ではステロイド非併用UCに対するGMAの寛解率は44%であり、ステロイド併用群の寛解率と有意差を認めませんでした5)。また、注目すべきは、これらステロイド非併用例を半数以上含むGMA施行例では寛解維持率が治療2年後で27.9%、治療5年後で18.1%であった点です6)。Bioは一旦投与を開始すると寛解維持においても長期間投与を必要としますが、GMAで寛解導入に至った場合は5-ASA製剤や免疫調節薬のみで長期間寛解が維持できることの意義は大きいと考えます。またGMAは、ステロイド離脱を図る際や抗TNFα抗体製剤の効果減弱時に、寛解導入を補う治療として最適な選択肢であると私は考えています。
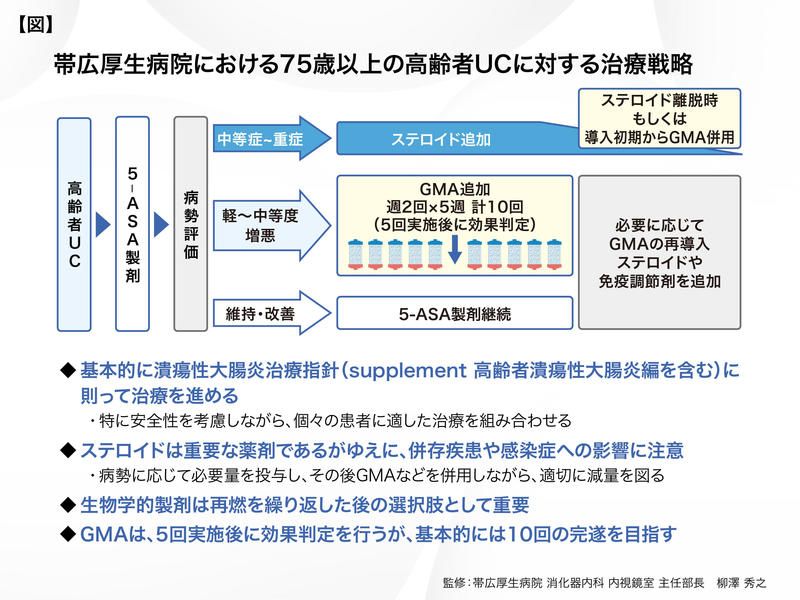
また、ステロイドは重要な薬剤ですが、特に高齢UC患者は感染症や併存疾患への影響に注意する必要があるため、慎重な投与が求められます。GMAは「潰瘍性大腸炎治療指針 supplement ─高齢者潰瘍性大腸炎編─」において、高齢UC患者に血球成分除去療法を施行した場合の副作用発現率は非高齢UC患者と差はなく、安全に施行できることが記載されています。実際に、当院では高齢UCの治療においてGMAを積極的に活用し、安全性を考慮しながら、個々の患者に適した治療を組み合わせています【図】。』
最後に柳澤先生はGMAへ期待することについて以下のようにまとめられた。
『UCは罹病期間が長期に及ぶため、将来の治療選択肢を温存するような治療方針の策定が必要です。このような状況において、Bio導入の先送りやBioの効果減弱時、あるいはBioの効果を維持するための治療として、繰り返し使用できるGMAの果たすべき役割は大きいと私は考えます。また、GMAによる寛解導入後、寛解維持療法を5-ASA製剤や免疫調節薬で行う場合、その期間は病診連携にて近隣施設でフォローすることが可能となることに期待します。便中カルプロテクチンやロイシンリッチα2グリコプロテイン(LRG)など、より簡便に病勢を把握できるバイオマーカーを活用することで、増加を続けるUC患者にも地域全体で対応できるのではないでしょうか。』
1) 柳澤 秀之 ほか:日本消化器病学会雑誌, 115(suppl-1), A333, 2018 (第104回日本消化器病学会総会, 2018年4月)
2) 柳澤 秀之 ほか:日本消化器病学会雑誌, 113(suppl-1), A340, 2016 (第102回日本消化器病学会総会, 2016年4月)
3) 柳澤 秀之 ほか:日本消化器病学会雑誌, 110(suppl-1), A321, 2013 (第99回日本消化器病学会総会, 2013年3月)
4) 柳澤 秀之 ほか:第106回日本消化器病学会総会, 2020年8月
5) 柳澤 秀之 ほか:日本消化器病学会雑誌, 114(suppl-1), A331, 2017 (第103回日本消化器病学会総会, 2017年4月)
6) 柳澤 秀之 ほか:日本消化器病学会雑誌, 116(suppl-1), A279, 2019 (第105回日本消化器病学会総会, 2019年5月)