GMAのこれまでとこれから:GMAのクリニカルパール探求

アダカラムインタビュー記事シリーズ
GMA 20年をこえる臨床知見からの提言
全国の先生方より、消化器および皮膚領域における最新の診療状況を踏まえた上で、様々な視点から顆粒球吸着療法(GMA)の日常診療における活用方法や工夫、メリットや課題についてお話いただきます。
IBD:炎症性腸疾患、UC:潰瘍性大腸炎、CD:クローン病、PP:膿疱性乾癬、PsA:乾癬性関節炎(関節症性乾癬)
※先生のご所属先および役職、治療指針等は掲載時点の情報です
山形県立中央病院におけるIBD診療の実際
山形県は、胃がん検診受診率および大腸がん検診受診率が全国1位となっており、その背景として、先人の先生方による熱心な啓発活動や、医師会と行政との綿密な情報交換が寄与していると考えます。現在私たちは、これら高い検診受診率を、癌の早期発見に繋げるべく、その後の精密検査受診率の向上にも取り組んでいます1, 2)。
山形県において当院の消化器内科は、従来から胃がんの集団検診や内視鏡診療の中心的役割を果たしてきました。炎症性腸疾患(IBD)診療においても中心的な役割を担うために、治療には免疫調節薬、生物学的製剤(Bio)、血球成分除去療法(CAP)などを積極的に取り入れ、手術が必要な場合は外科との協力体制をとるなど集学的治療を整備しています。
山形県では、IBD診療における病診連携システム『IGATA NET(山形県炎症性腸疾患病診連携ネットワーク)』を2015年に立ち上げました。それまでIBD患者さんは主に基幹病院が診ていましたが、IBD患者さんの急速な増加に対応するため、医師会と共に急性期/増悪期は基幹病院が、寛解期はかかりつけ医が担当するという体制を整えました。これにより、より多くの患者さんを診ることができるようになり、かかりつけ医から病院への紹介基準なども定めてスムーズな治療が可能となりました。ちなみに「IGATA=いがった」は山形弁で、「よかった」という意味です。病診連携に関わる医師、患者さんともに「よかった」と思えるようにとの願いを込めたネーミングです。
IBD治療選択肢の多様化とそれに伴う留意点
IBD治療においては、近年多くの新薬が登場していますが、5-アミノサリチル酸(5-ASA)製剤が基本治療薬であることは今も変わりません。ただし個人的な印象ですが、近年5-ASA不耐の患者が増加しつつあるのではないかと感じており、使用する際は不耐の早期発見に向けて注意深く観察することを心がけています。
また、ステロイドも同じく重要な基本治療薬ですが、治療選択肢の多様化に伴い、従来に比べると次の治療への検討を早目に行うよう変化してきています。当然ながらステロイドの漫然とした投与は避ける必要があり、早期の離脱を念頭に、患者さんの全身状態に合わせて、ステロイドの投与量の調整、及び減量を図っております。
Bioなどの分子標的薬は、潰瘍性大腸炎(UC)に対して2021年9月時点で6種類が使用可能となり、CAPを含む従来治療に加えて、難治例に対する選択肢が広がりました。私は、治療法の選択にあたってはSDM(共同意思決定)の概念を導入して、UC患者さんおよびご家族と相談して一緒に選んでいくように心がけています。それぞれの特徴を詳しく説明し、有効性や安全性、利便性などを考慮した上で、その人にあった治療法を提案しますが、患者さん自身の選択を尊重して治療を進めています。
CAPの多様な目的と実践的な使用法
CAPの中でも顆粒球吸着療法(GMA)は、私が2002年に研修医になったときから外来で関わっていた馴染みのある治療法であり、必要と思われる症例には、積極的に用いております。私は、IBD診療に於いて、CAPは安全性を重要視する場合の治療選択肢の一つと捉えており、薬剤との相互作用がないため、それまでの薬物療法への追加や変更も比較的行いやすいことが利点と考えます。
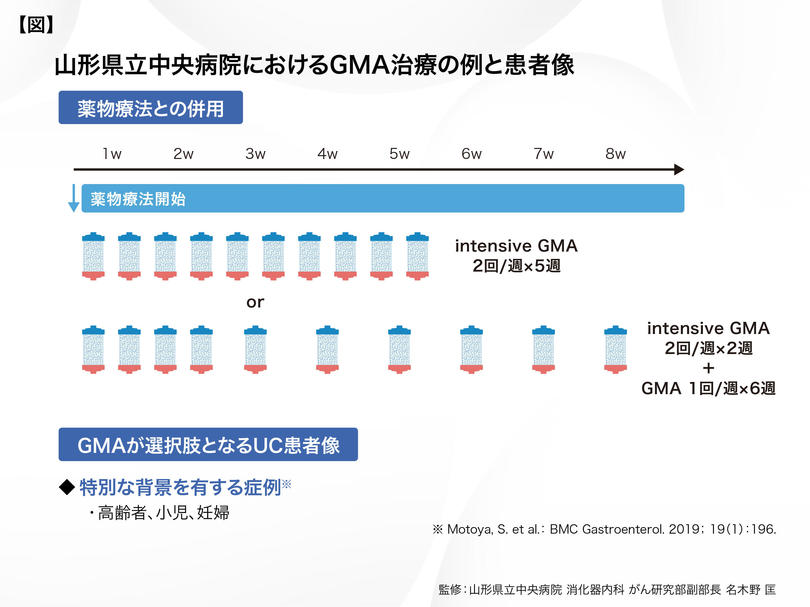
当院では、GMAは単独治療のみならず、様々な場面で薬物療法との併用を行っています。例えば、ステロイド依存例にチオプリン製剤(IM)を使う場合、IMの効果発現には8~12週を要します。Bioの中にも同様に、効果発現まで比較的時間を要するものもあり、これらの期間にGMAを併用することで、治療効果の上乗せを期待しています。GMAを週2回施行するintensive GMAであれば5週間、あるいは最初の2週間はintensive GMAで施行してその後は週1回で6週間継続するといった施行法を用いると治療期間は8週間になります【図】。SDMにおいて、医師側より「薬の効果が出るまでをGMAで補う」と説明することで、患者さん側の不安が軽減するものと考えています。また、近年増加している高齢者などの特別な背景を有する患者さんやステロイドが投与し難い患者さんなどに対して、GMAは治療選択肢の一つになると私は考えます。
高齢社会の進展に伴い、IBD患者さんの高齢化も急速に進行しています。高齢者は併存疾患も多く、安全性やポリファーマシーの観点からも、非薬物療法であるGMAが果たすべき役割に期待しています。
1) 名木野 匡 ほか:日本消化器病学会雑誌. 2020;117(suppl-2):A544. (第62回日本消化器病学会大会, 2020年11月)
2) 名木野 匡 ほか:日本消化器病学会雑誌. 2020;117(suppl-1):A61. (第106回日本消化器病学会総会, 2020年8月)