GMAのこれまでとこれから:GMAのクリニカルパール探求
アダカラムインタビュー記事シリーズ
GMA 20年をこえる臨床知見からの提言
全国の先生方より、消化器および皮膚領域における最新の診療状況を踏まえた上で、様々な視点から顆粒球吸着療法(GMA)の日常診療における活用方法や工夫、メリットや課題についてお話いただきます。
IBD:炎症性腸疾患、UC:潰瘍性大腸炎、CD:クローン病、PP:膿疱性乾癬、PsA:乾癬性関節炎(関節症性乾癬)
※先生のご所属先および役職、治療指針等は掲載時点の情報です
竹田綜合病院における IBD 診療の現況
当院の消化器内科では、会津地域の医療機関から紹介を受け、救急患者も24時間受け入れています。その対象は、消化管出血や胆管炎など多岐にわたりますが、消化器外科と共同で対応にあたっています。消化器外科との連携は、炎症性腸疾患(IBD)においても重要であり、外科的介入はもとより、血便などでIBDが疑われる救急患者のスクリーニング的な役割も担っていただいています。
実際のIBD診療においては、検査から治療法まで、幅広い選択肢を準備することで、IBD患者の日常生活および就職や結婚などのライフイベントの支援を図っています。特にIBD患者の妊娠に関しては、産婦人科と積極的な連携を行い、ほぼ全員が無事に出産を迎えています。
IBD 治療における近年の傾向と課題、留意点
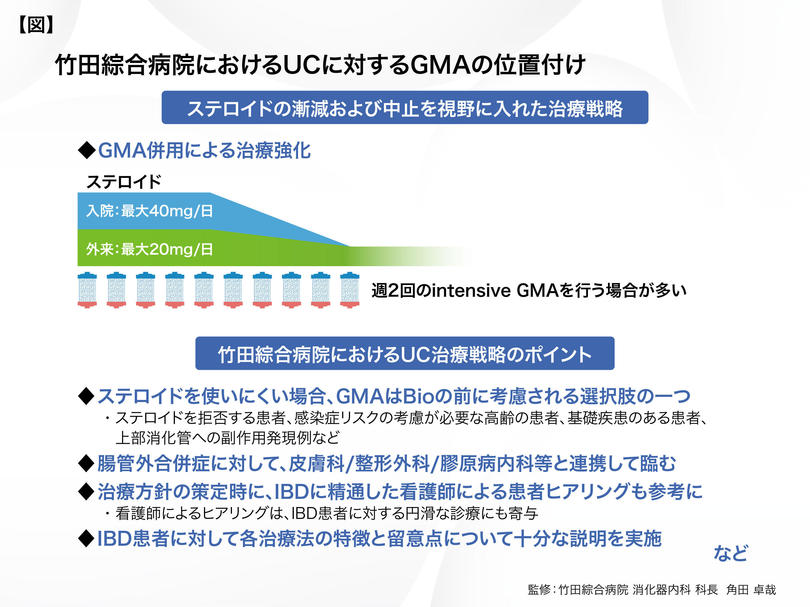
JAPAN IBD COVID-19 Taskforceより、ステロイドに関して不必要な長期投与を避けることなどの指針が提示されましたが、当院ではCOVID-19流行前からステロイドの最大投与量を入院で40mg/日、外来で20mg/日を原則として、投与開始から早期の漸減と中止を視野に入れた治療を行ってきました【図】。そして、ステロイド総投与量の減少1) を期待して、GMAの併用を選択肢の一つとしています。
ステロイドはIBD治療において、安価で寛解導入効果に優れた必要不可欠な薬剤ですが、感染症や循環器、骨代謝などへの影響を考えると、近年増加している高齢IBD患者に対しては、使用しにくい面があります。また、ステロイドにより上部消化管の痛みや不快感を生じる場合もあり、人によっては忍容性が著しく低下します。これら、ステロイドが使用しにくいような背景を有する患者において、5-ASA製剤不応時にはGMA単独でのコントロールを選択肢の一つとして検討します。
各生物学的製剤(Bio)の使い分けは、未だ治療指針等において明確化されておらず、実臨床の経験に基づいた選択が行われています。当院では、潰瘍性大腸炎(UC)に対して、重症度が高い場合には抗TNF-α抗体製剤のインフリキシマブ(IFX)から治療を開始します。一方、ステロイドが不応な難治の中等症例でGMAの効果も不十分な場合、抗α4β7インテグリン抗体製剤もしくは抗IL-12/23抗体製剤を追加します。それでも不応の場合は抗TNF-α抗体製剤に変更しています。重症のクローン病(CD)に対してはIFX、中等症のCDに対してはアダリムマブかゴリムマブから開始し、不応の場合に抗α4β7インテグリン抗体製剤もしくは抗IL-12/23抗体製剤への変更を図っているため、UCとCDでは中等症における投与の順番が逆となる事が多くなります。
Bioの登場は、IBDの難治例に対する治療成績を大きく向上させ、今では必要不可欠な治療薬となりました。その一方で、効果減弱(LOR)が一定頻度で発現する点には注意が必要です。当院におけるLOR発現時は、それまでに忍容性が保たれていれば、すぐにBioを変更するよりも、ステロイドを必要量併用することで効果の底上げを図ることが多くなっています。GMAも、CDにおける抗TNF-α抗体製剤のLORに対して効果が報告されており2) 、今後の新たな選択肢の一つとして期待しています。
GMA 治療の実際と多科 / 多職種 / 地域連携の意義
当院では、透析室にてGMAを施行しており、依頼後は速やかに対応いただいています。また、腸管外合併症としての皮膚や関節病変に対しては、皮膚科や整形外科と連携して診療に臨んでいます。関節リウマチの合併を疑った際には、膠原病内科に相談することもあり、IBD診療では他科との連携が求められます。さらに、治療成績や患者満足度の向上のためには栄養科やIBDに精通した看護師などとも連携することが重要です。例えば、看護師による事前のヒアリングは、より的確な問診および治療方針の策定に寄与します。当院では、IBD専門医が私一人であるため、多くのIBD患者を円滑に診療していく上でも、他科および多職種との連携は重要なポイントとなります。
地域医療連携は、患者の病状や利便性、病院・クリニックの特徴に合わせて推進していくことが重要です。例えば、5-ASA製剤のみでコントロール可能な場合はクリニックに診療担当をお願いし、それ以上の治療が必要になった場合は病院にご紹介頂ければと思います。また、私が会津西病院に在籍していた際には、近隣のクリニックとの連携によりGMAを施行するなど、双方向で役割を分担していました。
このように、多科/多職種/地域連携の推進は、円滑な診療の提供、治療成績や患者満足度向上など、より良い方向に導く可能性があります。今後もこれらの医療連携が進展していくことを期待しています。
1) 下山 孝 ほか:日本アフェレシス学会雑誌. 1999;18(1):117-131.