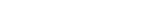GMAのこれまでとこれから:GMAのクリニカルパール探求

アダカラムインタビュー記事シリーズ
GMA 20年をこえる臨床知見からの提言
全国の先生方より、消化器および皮膚領域における最新の診療状況を踏まえた上で、様々な視点から顆粒球吸着療法(GMA)の日常診療における活用方法や工夫、メリットや課題についてお話いただきます。
IBD:炎症性腸疾患、UC:潰瘍性大腸炎、CD:クローン病、PP:膿疱性乾癬、PsA:乾癬性関節炎(関節症性乾癬)
※先生のご所属先および役職、治療指針等は掲載時点の情報です
虎の門病院における消化管診療の概要とIBD診療の実際
当科は、官公庁や企業が数多く立地する東京都港区に位置し、多くの臨床研究を行いながら、早期癌に対する消化器内視鏡診療やIBD診療などにより、就労者をはじめとした都心の地域医療を支えています。実際に内視鏡検査は年間25,000件以上に及び、内視鏡的粘膜下層剥離術(ESD)は胃が約300件、食道と大腸がそれぞれ約100件に達しており、近年は咽頭や十二指腸のESD件数も増加しています。
また、大腸カプセル内視鏡検査を先駆的に導入し、現在、大腸癌検診の選択肢の一つとして、健康管理センターでは自費負担にて提供しています。定期的に内視鏡検査を必要とするIBD患者さんに対して、大腸カプセル内視鏡は痛みや恥ずかしさの軽減が期待されますが、下剤の服用量が約1.5倍になる点や自己負担費用が若干増加する点などから、必ずしも多く選択されていないのが実情です。大腸カプセル内視鏡は、IBD診療において炎症の範囲や強度の観察に十分な解像度を有しており、内視鏡検査の苦痛を軽減できることから、今後の更なる前処置の最適化やコストの軽減が望まれます。
当科におけるIBD患者数は、2021年10月にIBD外来を開設して以降、紹介数も増加しつつあり、2023年はUCが約400例、CDが約50例でした。近年のUC患者さんの傾向として、日本社会と同様に高齢化が進行しており、中でも若年で発症してから長期間経過したUC(高齢化UC)患者さんに対する治療の継続について悩む部分も少なくありません。高齢化UC患者さんは、比較的症状が安定している場合が多いですが1)、加齢とともに併存疾患が増加するため、ポリファーマシーに対する注意も求められます。従って、共同意思決定(SDM)のもとで、5-アミノサリチル酸(5-ASA)製剤の高用量投与の減量を図ったり、あるいは長期的に寛解が維持されている場合は中止の選択も検討する必要があると考えます。その他にもUC関連腫瘍(UCAN)のサーベイランスに関して、高齢者に対する適切な検査間隔や、さらには超高齢者における必要性についても、今後は何らかの指針が求められるのではないでしょうか。
UCANを含む大腸腫瘍に対するサーベイランスの重要性とESDの可能性
2003年の報告によると、日本のUC患者さんにおける異形成(Dysplasia)発生率は、10年で3.1%、30年で15.6%に達することが示されています2)。IBDにおけるDysplasiaのリスク因子として、罹患年数や罹患範囲、家族歴、原発性硬化性胆管炎(PSC)などがあげられていますが3)、中でも粘膜の慢性炎症は重要な因子であることから、粘膜治癒の維持が強く求められます。従って、1カ所でも強い炎症所見を認めた場合や炎症性ポリープが多発しているような場合は、短い間隔での検査が望まれます。その他にも、臨床的寛解は得られているもののMayo Endoscopic Subscore (MES)が1もしくは2に近いような軽い炎症が慢性的に発現している場合も、ある程度短期間でのサーベイランスが必要と考えます。
UCANのサーベイランスにおいては、非UC患者さんに発症する腫瘍性病変と異なり、炎症などが生じている粘膜上で腫瘍性病変を発見することとなるため、通常とは異なる観察眼が必要です。すなわち活動性の炎症があると、粘膜下層の樹枝状血管の透見性が不良で、顆粒状粘膜となるため、その上に平坦な腫瘍が発生すると、炎症とのコントラストが非常に不明瞭となります。このため、UCANを疑う境界を発見した場合は、注意深くその境界を探索し、そこを発端として全体を俯瞰しながら観察することが重要と捉えています。
このように、UCANのサーベイランスにおいては炎症の抑制が望まれますが、そのための治療強化については、UCAN発見率向上との相関を検討したエビデンスに乏しいため、5-ASA製剤の増量は選択肢となるものの、他の薬物療法の追加は、感染症などの副作用発現リスクを鑑みると困難なのが実情です。ただし、低異型度異形成(Low-grade dysplasia, LGD)の発生歴があるような発がん高リスク患者さんでは、より注意深い観察が必要となるため、SDMを行った上で治療強化を図ることも考えられます。今後、UCANの発見率向上に向けて、治療強化を行うべき患者像や具体的な治療法について、臨床知見の集積が期待されます。
サーベイランスにおいて高異形度形成(High-grade dysplasia, HGD)又はCancerを発見した場合は大腸全摘術が標準治療となります。UC による炎症とは無関係に発症した散発性腫瘍(Sporadic Tumor)は内視鏡的粘膜下層剥離術(ESD)などによる内視鏡的切除の対象となります。両者の鑑別は難しいため注意深く行う必要があり、当院におけるUCANの診断基準として、UCの罹患範囲内に発生し、HE染色とp53免疫染色によりUCANと診断できるものとしています【図】。そして、UCANに対する内視鏡的治療の適応は、術前にSporadic TumorかUCAN、LGDかHGDかの診断がつかなかった場合の診断的内視鏡治療は許容されると捉えております。加えて術前診断において単発で範囲診断が可能であったDysplasiaまたは分化型癌かつ粘膜内癌であるUCANとしています。
このようにESD適応のためには、範囲診断がきわめて重要であり、そのために色素散布や画像強調イメージング等を駆使していますが、やはり炎症を伴う粘膜では限界があるのが実情です。当院におけるUCANへのESD実施12例17病変のリアルワールドデータ4)では、非UCに比べ腫瘍に対する切除範囲が大きいにもかかわらず、水平断端陰性率は70.6%に留まっており、範囲診断の更なる改善が望まれる結果でした。なお、UCANへのESDは線維化への対応など手技的な難易度は高いものの、偶発症としての後出血および穿孔は認められず、非UCにおけるノウハウを活用できることが示唆されました。そして重要な点として、異時性/異所性再発の発見に向けて、ESD後1年間は4カ月ごと、2 年目以降は6カ月ごとの厳格なサーベイランスが必須と考えており、現状ESD後 4~82カ月の追跡期間において全例が生存中です。
近年の多様化したIBD診療におけるGMAの位置付け
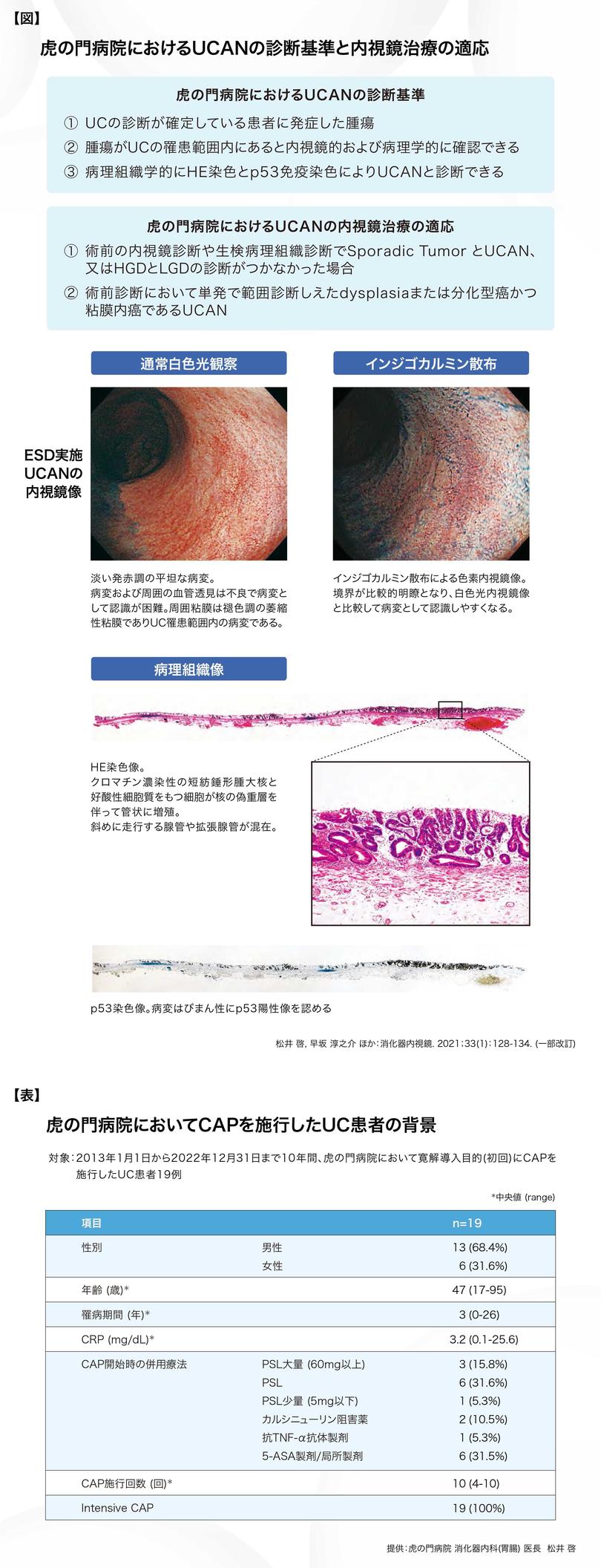
私が医師になった2001年は、UCに対してGMAが承認されたばかりで、翌年にようやくCDに対する治療薬としてインフリキシマブが登場する時代でした。当時、重症UC患者さんに対して、手術の回避とステロイド減量を目的としてGMAを施行した印象深い経験があります。それ以降、治療選択肢が増加してからもGMAを活用しており、虎の門病院では2013年からの10年間でUC 19例にGMAを含む血球成分除去療法(CAP)を寛解導入療法として施行しました【表】。
これらCAPを施行した患者年齢は、17歳から95歳と幅広く、年齢に関わらず選択される使用実態となっています。また、ステロイドやカルシニューリン阻害剤、抗TNF-α抗体製剤との併用が68%を占めており、非薬物療法であるCAPは治療強化を図る際に薬剤と併用しやすく5,6)、特にステロイドとの併用例では、ステロイド総投与量の減量7)も期待されます。なお当院では、全例がintensiveによる施行であり、基本的にステロイドフリー寛解を目指すための上乗せ効果を目的とした治療選択肢と捉えています。
また、CAPによるUC寛解維持療法を検討したCAPTAIN study8,9)において、CAP上乗せ群では52週時の粘膜治癒率が対照群に比べ有意に高く、さらに最終評価時までに全例がステロイド離脱に至ったことが報告されています。この結果とこれまでの使用経験から、GMAによる寛解維持療法を患者さんに勧める際は、維持療法開始時にまずは6カ月間のGMA継続を短期目標として設定し、その後は患者さんと相談しながら継続あるいは中止を判断することが望ましいと考えます。特に担癌患者さんや高齢患者さんでは、易感染性や副作用の観点から長期に及ぶ免疫抑制が難しい場合もあり、GMAは期待できる選択肢の一つとなります。実際に当院では、癌の手術歴がある慢性腎不全の腎移植後患者さんに対して、GMAによるUCの維持療法を行った経験を有しています。
現在、IBD治療選択肢が増加したことによって、どれを用いるのが最適か、選択に悩む場面も生じるようになりました。そして治療選択においては、患者さんの日常生活におけるQOL向上が、より一層重要視されています。例えば、トイレに間に合わないことは患者さんにとって非常に辛く、精神面への影響が計り知れません。このため、近年の臨床試験では"Urgency(便意の切迫感)の改善"が評価項目として加えられるなど、IBD診療は患者さんへ深く寄り添った形へと進歩しています。様々な選択肢の中から、有効性と安全性のバランスを鑑みてIBD患者さんのQOLを向上させる治療を選んでいくことが重要であり、今後もGMAの役割に期待しています。
1) 厚生労働科学研究費補助金難治性疾患等政策研究事業「難治性炎症性腸管障害に関する調査研究」(鈴木班):平成30年度 潰瘍性大腸炎治療指針 supplement ─高齢者潰瘍性大腸炎編─ (平成31年3月作成)
2) Hata, K. et al.:Br J Cancer. 2003;89(7):1232-1236.
3) Itzkowitz, SH. et al.:Gastroenterology. 2004;126(6):1634-1648.
4) Matsui, A. et al.:inflamm Intest Dis. 2021;6(2):70-77.
5) Yokoyama, Y. et al.:J Crohns Colitis. 2020;14(9):1264-1273.
(利益相反:本研究は一部JIMROの資金提供を受けて行われた。著者の一部はJIMROの社員である。)
6) Iizuka, M. et al.:World J Gastroenterol. 2022;28(34):4959-4972.
7) 下山孝ほか:日本アフェレシス学会雑誌 1999;18(1):117-131.
(利益相反:本研究はJIMROの資金提供を受けて行われた。)
8) 承認時評価資料:潰瘍性大腸炎の寛解維持に対する血球成分除去療法の有効性の検討
9) Naganuma, M. et al.:J Gastroenterol. 2020;55(4):390-400.
(利益相反:本研究はJIMROからアダカラムの提供を受けて行われた。)